GENERAL
GENERAL
Dentro del protocolo del manejo del paciente con VAD, la SEVA hace al igual que el resto de sociedades una clara distinción entre el paciente con:
- VAD PREVISTA
- VAD IMPREVISTA
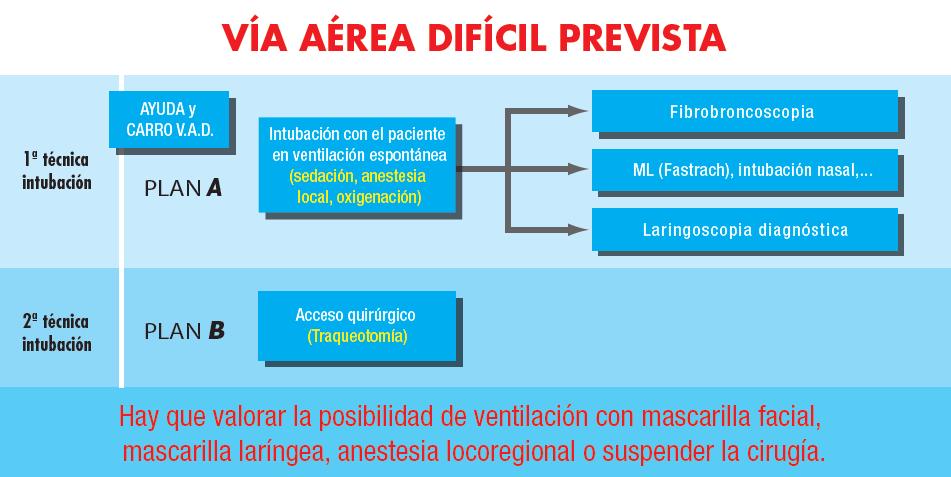
VAD PREVISTA
La actuación ante una VAD prevista, va a depender fundamentalmente de exploración previa que hemos realizado del paciente, siguiendo esta premisa la SCARTD (SEVA) elaboró unos trípticos que recogen las maniobras más importantes a realizar para la correcta valoración de la VA.TEST Valoracion VA
Plan A: 1ª técnica de intubación
La técnica de elección es la intubación con el paciente despierto en ventilación espontánea, siempre y cuando el paciente sea capaz de colaborar y haya recibido la información y la preparación necesarias. La información ha de incluir los motivos de la dificultad y el riesgo, una explicación detallada de la preparación y técnica prevista, las posibles alternativas y la actuación en caso de fracaso. Es importante tranquilizar y transmitir confianza al paciente.
La preparación debe incluir:
- Sedación “personalizada” evitando la pérdida de la respiración espontánea y tono muscular, ajustando las dosis de sedantes y analgésicos. También es muy recomendable administrar un antisialogogo para dis- minuir las secreciones.
- Anestesia tópica de la cavidad orofaríngea o nasofaríngea con diferentes preparaciones de anestésicos locales (gel, spray, gárgaras, nebulizaciones), con o sin vasoconstrictor.
- Anestesia laringotraqueal (spray a medida que se avanza “spray as-you-go”, spray con catéter, punción transtraqueal, etc.).
- Administración ininterrumpida de oxígeno por vía oral o nasal durante todo el proceso.
Las posibles técnicas incluyen:
- Intubación con fibrobroncoscopio oro/nasotraqueal: Es la técnica de elección por la elevada proba- bilidad de éxito de intubación bajo visión directa y porque es poco invasiva. La ventilación espontánea facilita la localización de la glotis. Es especialmente útil cuando la apertura de la boca y la movilidad de la cabeza y del cuello son limitadas.
- Laringoscopia diagnóstica, bajo anestesia local y ventilación espontánea, en condiciones óptimas (posición de la cabeza, presión externa, laringoscopio…). Está indicada cuando los criterios de intubación difícil no son concluyentes y/o no se puede aplicar la técnica anterior. Si la visión laringoscópica es un grado I ó II (clasificación de Cormack-Lehane) se procederá a la intubación bajo anestesia local o bien tras la inducción de anestesia general. Si la visión es de grado III se puede proceder a la intubación sólo si se tiene expe- riencia y ayuda suficiente. Si la visión es de grado IV debe realizarse otra técnica de intubación con el paciente despierto. Si esta alternativa no es posible, se debe realizar una traqueotomía o cancelar el caso.
- Técnicas de intubación a ciegas con el paciente despierto, entre las que se incluyen:
- Intubación con LMA Fastrach®: La inserción de la ML se tolera bien si la preparación del paciente se ha hecho correctamente. Las tasa de éxito de la intu- bación a ciegas es similar a la que se encuentra en la intubación con LMA Fastrach® en pacientes sin difi- cultad prevista de manejo de la vía aérea. Requiere una apertura bucal mínima de 2 cm.
- Intubación nasal a ciegas. La inserción nasal del tubo se tolera bien y una vez se llega a la nasofaringe se puede guiar y dirigir escuchando la respiración del paciente a través del mismo o bien colocando un cap- nógrafo en su extremo. Puede ser útil inflar el balón para ayudar a dirigir la punta. Se requiere experiencia previa en esta técnica.
.La vía quirúrgica (traqueotomía reglada o percutánea) con el paciente despierto puede plantearse como primera opción especialmente en casos de intubación con fibrobroncoscopio previsiblemente muy difícil o imposible, pacientes no colaboradores, previsión de traqueotomía en el postoperatorio, lesiones laringotraqueales o fracaso de las técnicas anteriores de intubación traqueal con el paciente despierto (con la mejor técnica posible y con el anestesiólogo más experto). Esta opción debe plantearse siempre y cuando se hayan descartado otras opciones de manejo anestésico, tales como: ventilación con mascarilla facial, ventila- ción con mascarilla laríngea, anestesia locorregional o cancelación del caso.
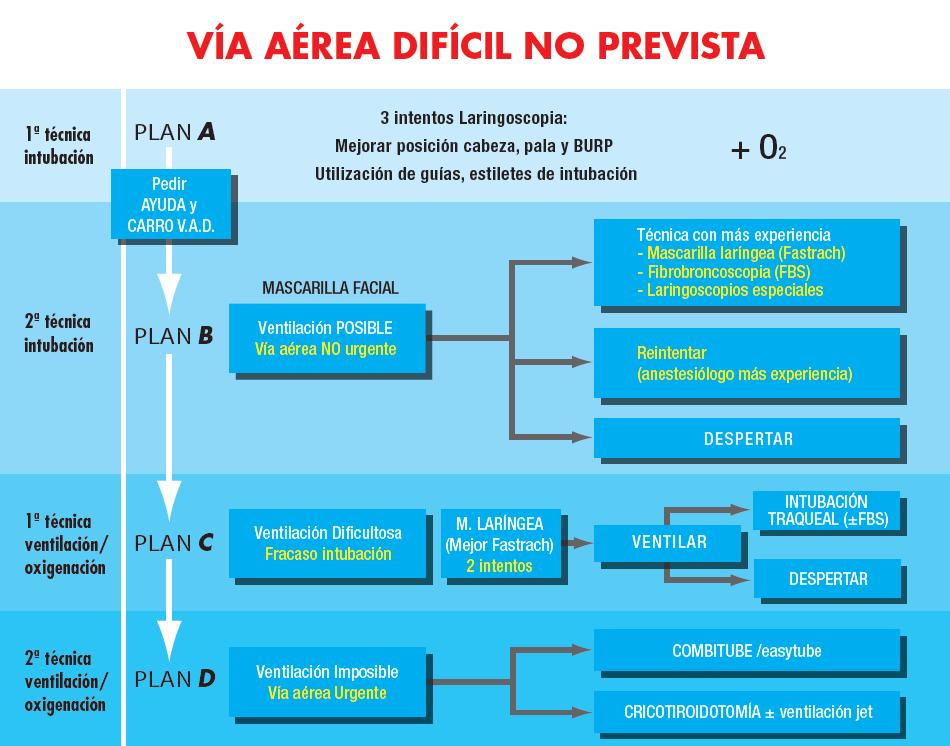
VAD IMPREVISTA
Se define como una vía aérea difícil detectada tras la inducción anestésica, en ausencia de ventilación espontánea.
Plan A: 1ª técnica de intubación
El segundo intento de intubación se debe hacer mejorando todas las condiciones posibles para hacer una laringoscopia óptima si no se había hecho previamente:
- Extensión de la cabeza y flexión del cuello con cojín de unos 7 cm. En pacientes obesos puede ser útil elevar el tórax o colocar un cojín en la zona interescapular.
- Presión tiroidea externa dirigida hacia arriba, a la derecha y posterior (“maniobra BURP: back up right pressure”).
Si la visión no mejora, otras opciones útiles son:
- Cambiar la medida y forma de la pala de laringoscopio.
- Utilizar guías elásticas y maleables diseñadas para facilitar la intubación traqueal a ciegas (Eschmann, Frova, Boussignac,…). La inserción traqueal de la guía elástica se confirma por la sensación de “clic” repetido al topar con los anillos traqueales, o bien si se encuentra una cierta resistencia alrededor de los 45 cm al entrar en el árbol bronquial. Después se avanza el tubo guiado, preferentemente bajo visión laringoscópica, rotándolo ligeramente para sobrepasar el plano glótico. Esta técnica es simple y fácil de aprender y tiene un elevado índice de éxito en manos expertas.
Tras cada intento, se debe ventilar con mascarilla facial, con cánula oro/nasofaríngea y con ayuda a cuatro manos si es preciso, manteniendo una oxigenación óptima durante todo el procedimiento.
Se considera aceptable realizar hasta un máximo de 3 intentos con laringoscopia convencional, la duración de los cuales dependerá de la tolerancia del paciente a la apnea.
Si no se ha conseguido intubar la tráquea, a partir de este momento se debe pedir AYUDA INMEDIATA y el CARRO DE VAD, si no se había hecho previamente, y decidir la estrategia: Si la ventilación con mascarilla y la oxigenación son correctas: pasar a PLAN B. Si la ventilación es difícil o la oxigenación empeora: pasar a PLAN C. Si la ventilación ya no es posible: pasar a PLAN D.
PLAN B: 2ª técnica de intubación
En caso de que otro anestesiólogo más experto esté presente, se puede plantear un intento adicional de intubación con laringoscopia directa en condiciones óptimas. De lo contrario, se ha de optar por una técnica alternativa. La elección dependerá de las causas que provoquen la dificultad, y la experiencia personal, teniendo en cuenta que la técnica con más probabili- dades de éxito es aquella en la que se tiene más habilidad. Entre otras opciones, se contemplan:
- Intubación oral o nasal con fibrobroncoscopio (FBS), manteniendo la ventilación manual simultánea con mascarilla facial con diafragma, o bien alternando los intentos de intubación con ventilación con masca- rilla facial normal. Esta técnica tiene una de las más altas tasas de éxito, pero requiere un mayor entrena- miento tutelado y ayuda experta. La presencia de sangre dificulta extremadamente la visión y puede hacer fracasar la intubación.
- Intubación a través de mascarilla laríngea (ML). La LMA Fastrach® ha sido diseñada con este fin, por lo tanto, sería la más indicada. Es fácil y rápida de colocar, permite ventilar adecuadamente en práctica- mente todos los casos (aplicando, si hace falta, las maniobras de corrección recomendadas: elevación del mango, la retirada parcial y reinserción con el balón hinchado) y permite intubar a ciegas o con ayuda de FBS. Durante los intentos de intubación con FBS se puede mantener la ventilación mediante adaptadores con diafragma para tubo o para mascarilla. Es recomendable el uso del tubo de silicona anillado diseñado a tal fin, ya que el ángulo de salida que adopta en el orificio interno de la mascarilla es el idóneo para quedar enfrentado al orificio glótico y minimiza el riesgo de lesión de las estructuras glóticas. Esta técnica es fácil de aprender y se considera que requiere una experiencia mínima de 20 usos.
- Utilización de laringoscopios especiales y videolaringoscopios (Storz®, McCoy®, Airtraq®, True- view®, Glidescope®, etc…), que pueden mejorar la visión laringoscópica, en muchos casos, aunque también se requiere experiencia previa. El uso de guías y estiletes facilitan la intubación. La ventilación se debe mantener con mascarilla facial tras cada intento.
Si no se consigue intubar la tráquea tras dos intentos con estas técnicas o bien no se dispone de material y ayuda para intentarlo, deberá evaluarse (con prioridad) si la ventilación con mascarilla facial o laríngea es adecuada: Si la ventilación es correcta, se debe plantear DESPERTAR AL PACIENTE o bien continuar sin intubación si el tipo de cirugía lo permite y no se puede posponer la intervención. Si la ventilación empieza a ser difícil, pasar a PLAN C. Si la ventilación es imposible (VÍA AÉREA URGENTE), pasar a PLAN D.
PLAN C: 1ª técnica de ventilación “de rescate”
Si previamente, en el plan B, no se había probado la colocación de una mascarilla laríngea, estaría indicado hacer un máximo de dos intentos de inserción para intentar conseguir una ventilación eficaz. Una buena opción es la LMA Fastrach® tal y como se ha explicado antes. A partir de aquí, si la ventilación mejora y la oxigenación se mantiene se pueden plantear las siguientes opciones:
- Intentar intubar a ciegas (con el tubo anillado de silicona especial para la LMA Fastrach®, ya que se obtienen mayor tasas de éxito en la intubación a ciegas), o mejor con la ayuda de FBS, si está disponible. La ventilación simultánea se puede mantener a través del tubo o de la ML con los conectores con diafragma correspondientes.
- Mantener la ventilación con la ML y despertar al paciente.
- Mantener la ventilación con la ML hasta el final de la cirugía si no se puede diferir.
Si la ventilación es imposible debe considerarse una VÍA AÉREA URGENTE: pasar a PLAN D.
PLAN D: Vía aérea urgente – 2ª técnica “de rescate” de ventilación/oxigenación
Ante la imposibilidad de ventilación y de intubación con las técnicas anteriores, la prioridad es conseguir una ventilación suficiente para recuperar y mantener la oxigenación, con técnicas de rescate no invasivas o invasivas.
- La primera técnica recomendable (no invasiva) es la inserción del Combitube® o Easytube®, a ciegas o con la ayuda de laringoscopio. La colocación es rápida (< 20 s) y si es correcta, permite la ventilación en casos en que no se ha conseguido por otros medios. La técnica puede ser traumática y por lo tanto requiere experiencia previa.
- La segunda técnica (invasiva) es la CRICOTIROTOMÍA que consiste en la colocación de una cánula de acceso a la vía aérea a través de la membrana cricotiroidea (Patil®, Melker®, Quicktrach®, PCK set®,…). Esta técnica es rápi- da en manos expertas y permite ventilar adecua- damente si se usa un sistema de alta presión (ventilación jet). También se puede realizar una cricotirotomía quirúrgica y colocar un tubo de mayor diámetro con o sin neumotaponamiento que permita ventilar con menos presión, pero se tarda más y tiene más riesgo de sangrado. Estas técnicas requieren entrenamiento previo como mínimo en maniquíes.
A continuación os dejamos el artículo publicado en la Revista Española de Anestesiologia y Reanimación 2008;55:563-570, por el grupo SEVA de la SCARTD sobre el manejo del paciente con VAD prevista y no prevista (Algoritmo Manejo VAD prevista y no prevista SCARTD SEVA ), así como un tríptico igualmente publicado por la SEVA resumen de todo lo anterior(TRIPTICO algoritmo manejo VAD SCARTD (SEVA).