

- Interesante carta al director en la que se pone en relevancia, el distinto espacio lateral que queda para el paso del TET y/o un posible estilete o bougie según el videolaringoscopio empleado.
- Se pone de manifiesto como el mayor espacio lo proporciona la pala macintosh con visión directa o indirecta (C-MAC). El Glidescope y el McGrath reducen el espacio 7 y 8 mm respectivamente. Mientras que los videolaringoscopios con canal (Pentax AWS y Airtraq) nos dejan un espacio lateral de tan sólo 3 mm.
- Instan a los fabricantes a mejorar el diseño de sus palas, eliminando los puntos ciegos y permitiendo la visión tanto directa como indirecta, dando versatilidad a los anestesiólogos. Aconsejan introducir el TET o las distintas ayudas empleadas bajo visión directa hasta pasar el arco palatofaringeo derecho, evitando lesiones y dirigiendo posteriormente el TET con visión indirecta.
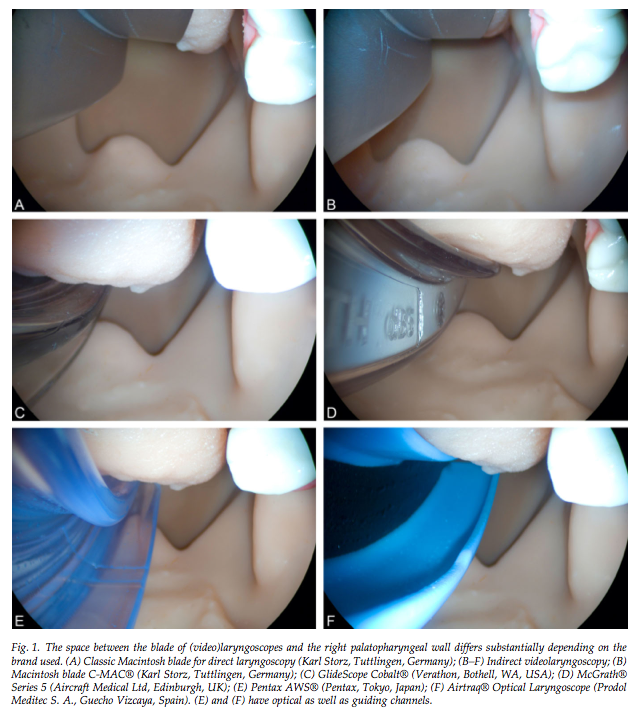
Imagen que muestra el espacio lateral dejado por los distintos videolaringos


- En el presente estudio se comparan el uso por 60 paramédicos de 4 dispositivos de ayuda distintos a la incubación:
- Estilete Portex
- Bougie uso único Portex
- Bougie reutiliza Portex
- Frova uso único Cook
- Del total de 240 intubaciones realizadas en un Maniki que simulaba un Cormack III/IV, 105 se logran en menos de 60 segundos y 80 fueron intubaciones esofágicas.
- Se logro la intubación endotraqueal en menos de 30 segundos en 34/60 (57%) de los casos en que se utilizó el estilete, 18/60 (30%) de los casos bougie de uso único, 16/60 (27%) de los casos de la FROVA, 5/60 (8%) de los casos de la bougie reutilizable. La proporción de casos intubados en menos de 30 segundos comparando el estilete con cualquier bougie fue significativamente mayor (p<0,001) y significativamente menor con la bougie reutilizable que con cualquier otro dispositivo (p<0,004).
- Los participantes consideraron la bougie reutilizable como el método más complejo (p<0,001).

- En el presente estudio se comparó la intubación con tubos de doble luz en pacientes con predicción de laringoscopia facil, mediante pala Macintosh convencional o con la ayuda del videolaringoscopio Glidescope. Se reclutaron un total de 60 pacientes, 30 con cada método.
- El tiempo medio de intubación fue superior con la pala Macintosh (62.5 (29,7)) que con Glidescope (45,6 (10,7)); p0,007. No hubo diferencias significativas en la tasa de éxito de intubación al primer intento (26/30 (87%)) para Macintosh vs 100% para Glidescope; p 0,112. En 9 de los pacientes del método Macintosh se precisó realizar maniobra BURP para lograr la intubación, por ninguno del método Glidescope. La incidencia de dolor de garganta y afonía fue superior en el grupo de Macintosh 60 y 47% respectivamente, que en el de Glidescope 20% y 13%; p=0,003 y p=0,004.
- Concluyen que la intubación con tubos de doble luz con predicción de laringoscopia normal, es más fácil con el videolaringoscopio Glidescope que con la pala Macintosh convencional.

- En este estudio se evaluó, la posibilidad de que la presión ejercida en la mucosa orofaringea, podría ser diferente al emplear mascarillas laríngeas con manguito inchable o no. Así se compararon la mascarilla laríngea I-gel y la LMA Supreme. Se reclutaron un total de 30 pacientes, 15 para cada tipo de mascarillas y se colocaron 4 sensores a nivel de:
- Base de la lengua
- Orofaringe distal
- Hipofaringeo
- Fosa piriforme
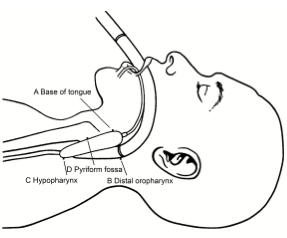
Posición de los distintos sensores de presión
- Se excluyeron pacientes con riesgo de aspiración y aquellos con IMC >35, se indujo a.general y se relajó a los pacientes con rocuronio 0,4 mg/kg.
- Las presiones medias para la mascarilla I-gel en las 4 posiciones estudiadas fueron 8, 5, 9.3 y 8 respectivamente. Para Supreme fueron 5, 4, 10.7 y 8 cmH2O.
- Concluyen que las presiones orofaringeas fueron bajas y similares con ambos dispositivos. La LMA Supreme presentó presiones mucosas más altas en la hipofaringe que en orofaringe distal p0,04 y base de la lengua p0,011. No hubo diferencias entre los distintos puntos evaluados para la mascarilla I-gel.

- Se comparó en un total de 60 pacientes a los que se colocó collarín cervical para simular vía aérea difícil, dos métodos de intubación: Glidescope (30) o Estile Optico Shikani (30).
- Se logró la intubación en todos los pacientes, las tasas de éxito al primer intento fueron de 97% para Glidescope vs 93% para Shikani p=0,5. El tiempo medio de intubación fue 64(37)segundos para Glidescope vs 58 (26) para Shikani p=0,48. Hubo una mayor incidencia de laceración labial o daño de la mucosa oral en el grupo de Glidescope 5/30, por ninguno en el grupo de Shikani p=0,05.
- Concluyen que el estudio refleja que el Estile Óptico Shikani puede ser una alternativa óptima al Glidescope para el manejo de situaciones de VAD.

- En este estudio se comparó el éxito de inserción de la LMA Supreme vs I-gel por personal sin experiencia previa, al que sólo se le dio una charla y probaron en un simulador previo a los intentos con paciente real.
- Se reunieron un total de 80 pacientes (39 Supreme y 41 I-Gel). El éxito de inserción al primer intento fue superior para la LMA Supreme (30/39; 77%) vs I-Gel 22/41; 54%); P=0,029. El número de malposiciones fue mayor con I-Gel (6 vs 0; p=0,029). La presión de sellado fue superior para Supreme 29 (8) vs 23 (11) para I-Gel. Hubo un mayor número de pacientes que se quejaron de dolor faringolaringeo con Supreme 17/39 (44%) que con I-Gel 8/41 (20%; p=0,053.
- Concluyeron que encontraron mayor tasa de éxito al primer intento, menos malposiciones y mejor sellado con la LMA Supreme comparado con I-Gel, indicando que la Supreme puede ser preferible para el manejo en situaciones urgentes por gente sin experiencia previa.

- Ninguna publicación en relación al manejo de VAD este mes.

- Ninguna publicación en relación al manejo de VAD este mes.


- El objetivo de este estudio fue evaluar el tiempo que transcurría desde la administración de succinilcolina vs rocuronio-sugammadex hasta recuperar la ventilación espontánea.
- Se reclutaron un total de 61 pacientes, que recibieron alfentanilo+ profofol para la inducción y posteriormente succinilcolina 1 mg/kg o rocuronio 1mg/kg, seguido en el segundo caso de sugammadex 16 mg/kg una vez confirmada la intubación.
- Se considero vuelta a la ventilación espontánea al conseguir un VT de al menos 3 ml/kg durante 30 segundos.
- El tiempo medio desde la intubación hasta la recuperación de la ventilación espontánea fue superior para el grupo de succinilcolina 406 segs vs 216 en el grupo rocuronio-sugammadex; p0,0002. El tiempo medio desde la intubación hasta la recuperación del 90% T1 fue de 518 segs para succinilcolina y 168 para el grupo rocuronio-sugammadex; p<0.0001. Las condiciones de intubación y el tiempo hasta conseguir la intubación traqueal no fueron estadísticamente significativas.
- Concluyen que la inducción de secuencia rápida con rocuronio seguida de sugammadex permite un restablecimiento de la ventilación espontánea más precoz, que cuando se administra succinilcolina.


- En el presente estudio se intenta evaluar si la colocación de tubos de doble luz con el paciente en decúbito supino sin utilizar un rodete, puede minimizar los desplazamientos al poner al paciente en decúbito lateral, achacando el desplazamiento a la hiperextensión del cuello.
- Para ello reclutaron un total de 100 pacientes, 50 en que se coloco el tubo de doble luz en posición guiado con fibroscopio y con la cabeza del paciente descansando sobre un rodete en decúbito supino, y otros 50 sin rodete. Se midieron las distancias desde la apertura del manguito traqueal hasta carina y desde la apertura del manguito bronquial hasta la primera carina del bronquio principal izquierdo.
- El desplazamiento fue mayor en los pacientes en los que se utilizó rodete 12,3 (3.5) vs 6.8 (5.5) en los pacientes sin rodete para la distancia traqueal; para la distancia bronquial el desplazamiento fue de 11.6 (6.7) para los pacientes con rodete vs 6 (4.6) en los pacientes sin rodete. La incidencia de desplazamiento significativo (<10 mm) fue mayor en el grupo con rodete para la distancia traqueal (64% vs 28%) y para la bronquial (58% vs 20%); p<0,001.
- Concluyen que el desplazamiento del TDL con el decúbito lateral está producido principalmente por la hiperextensión del cuello, y que la correcta colocación del tubo en decúbito supino sin utilizar rodete para sujetar la cabeza, es un método sencillo y efectivo para evitar el desplazamiento.
 ABRIL
ABRIL

















