OBSTETRICIA
OBSTETRICIA
Al igual que en los algoritmos previos se hace distinción entre el manejo de la paciente con VAD obstétrica prevista y no prevista, pero además se enumeran una serie de recomendaciones generales para el manejo de la paciente obstétrica:
MANEJO DE LA VIA AÉREA NORMAL EN LA PACIENTE OBSTÉTRICA
En la paciente obstétrica la anestesia de elección es la anestesia regional. Si la anestesia regional está contraindicada, o en ciertas situaciones que puedan conllevar una conversión de regional a general (riesgo elevado de sangrado, placenta ácreta, etc.) es preferible una anestesia general que asegure la vía aérea. Así pues, ante una paciente obstétrica en que debamos manipular la vía aérea y, a pesar de que pueda no cumplir con todos los criterios de VAD, deberemos tener en cuenta una serie de medidas preventivas
Antes de empezar:
- Premedicación antiácida y antiemética. La paciente obstétrica se considera siempre como una paciente con “estomago lleno” aunque haya hecho las horas correctas de ayuno debido a las características fisiológicas del embarazo. Por tanto, es una paciente de riesgo de regurgitación y aspiración y se debe premedicar con antiácidos y procinéticos.
- La preoxigenación (desnitrogenización) antes de la inducción anestésica retrasa la desaturación arterial de oxígeno durante los intentos de intubación. Como la paciente obstétrica tiene un aumento del consumo de oxígeno y una capacidad residual funcional disminuida, la desaturación es precoz tras la inducción. Así pues la preoxigenación en estas pacientes es imprescindible; se puede hacer respirando oxígeno al 100%, volumen corriente durante 5 minutos o si no se dispone de tiempo 8 maniobras de capacidad máxima con oxígeno al 100% en 1 minuto. Con la preoxigenación en estas pacientes se consigue 3 minutos de apnea sin desaturación. La preoxigenación, aunque es recomendable utilizarla en todos los pacientes antes de la anestesia general, está especialmente indicada en casos de previsión de dificultad en la ventilación o intubación, y ante una secuencia rápida de intubación por “estomago lleno” y ambas premisas se cumplen en la paciente embarazada20.
- Carro de VAD. Antes de empezar la inducción anestésica hay que establecer los planes alternativos y asegurar la disponibilidad inmediata del material accesorio.
Durante todo el proceso de intubación:
- Posición de la mesa quirúrgica en “Ramped position” tronco elevado unos 15-20º. De esta manera la paciente respira mejor y se reduce la regurgitación. Además el descenso de las mamas por la gravedad facilita la colocación de la pala del laringoscopio.
- Desplazamiento uterino hacia la izquierda. Disminuye la compresión aorto-cava y la hipotensión secundaria.
- Mantener la oxigenación de la paciente.
- Monitorización exhaustiva desde el inicio con pulsioximetría, capnografía y monitorización fetal.
- Maniobra de Sellick: Consiste en realizar una presión externa sobre el cricoides de tal manera que el esófago quede cerrado por la compresión del cricoides. Esta maniobra debe realizarse cuando la paciente pierde la conciencia en la inducción anestésica, y no debe de dejarse de realizar, hasta que la vía aérea esté asegurada con la colocación de un tubo endotraqueal y con el neumotaponamiento instaurado, con dispositivo supraglótico con canal de salida esofágica, o en caso de que no se pueda, hasta que la paciente esté despierta con los reflejos presentes. Aunque hay varios artículos que discuten la alta efectividad de esta maniobra, en principio es aconsejable siempre que no dificulte las maniobras de ventilación o intubación.
- Inducción de secuencia rápida. Actualmente la presencia del sugammadex como reversor de la relajación muscular, hace que nos planteemos el uso de rocuronio a 1,2mg/kg, para conseguir una intubación rápida en vez de la succinilcolina.
- Carro de VAD.
Si no se consigue la estrategia inicial planeada, hay que pedir ayuda tanto material como personal. Por todo ello, es aconsejable la presencia de más de un anestesiólogo ante las maniobras de control de vía aérea en la embarazada.
VAD PREVISTA
Si la anestesia regional está contraindicada, o se debe proceder a una reconversión a anestesia general, y la paciente presenta criterios de VAD prevista, la técnica de elección es la intubación con la paciente despierta en ventilación espontánea.
Previamente debe prepararse a la paciente:
- Sedación con dosis ajustadas de benzodiacepinas y remifentanilo en perfusión continua a bajas dosis. Es importante dosificar adecuadamente los fármacos para mantener la ventilación espontánea y no repercutir en el feto.
- Anestesia tópica orofaríngea
- Aporte de oxígeno durante todo el proceso mediante cánulas nasales.
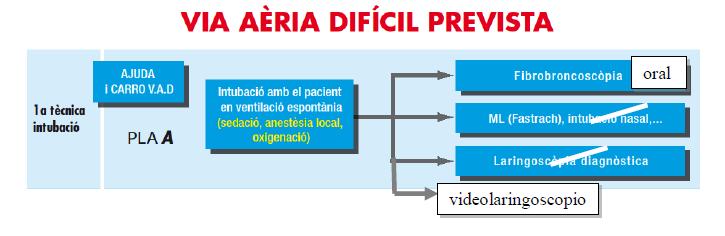
TÉCNICAS A UTILIZAR:
- La técnica de elección es la intubación oral (no nasal) con fibrobroncoscopio ya que obtenemos una visión directa de forma mínimamente invasiva, además la ventilación espontánea permite la localización de la glotis con la colaboración de la paciente.
- Como técnica de intubación a ciegas con el paciente despierto, se puede intentar la intubación con Mascarilla Laríngea (ML) de intubación Fastrach® ya que mediante anestesia tópica es también bien tolerada sin embargo no hay referencias bibliográficas en la paciente obstétrica.
- La intubación nasal a ciegas al igual que la intubación nasal con fibrobroncoscopio, no está indicada debido a la edematización y fragilidad de las mucosas con mayor tendencia al sangrado en estas pacientes.
- La laringoscopia diagnóstica con la paciente en ventilación espontánea, ya está muy discutida como técnica de elección en la VAD, y más en estas pacientes en que hay que minimizar los intentos por la facilidad de lesión de la mucosa faríngeo-laríngea.
- El uso de videolaringoscopio con anestesia tópica puede jugar un papel importante como técnica de intubación de visión directa en la paciente despierta, pero no existen estudios comparativos en pacientes obstétricas.
- Ante una VAD identificada durante el inicio del trabajo de parto, puede ser aconsejable valorar,en colaboración con el obstetra,aquellas pacientes con riesgo de cesárea (gestación gemelar, preeclampsia, obesidad) a fin de colocar de forma “profiláctica” un catéter peridural que permitirá convertir la peridural analgésica en peridural anestésica en caso de cesárea.
VAD IMPREVISTA
Ante la aparición no prevista de una VAD en una paciente obstétrica, deberíamos seguir una serie de planes secuenciales para conseguir un control de la vía aérea lo más rápidamente posible y priorizando el mantenimiento de la oxigenación adecuada en todo momento.
PLAN A:
En la paciente obstétrica se considera un máximo de 2 intentos de laringoscopia debido a la fragilidad de la mucosa que además provoca fácilmente sangrado. Por tanto, si no se consigue intubar al primer intento se ha de pedir ayuda inmediata y el carro de VAD. Antes de iniciar el segundo intento, hay que ventilar con mascarilla facial, (si es necesario a 4 manos) para conseguir una oxigenación óptima, y se recomienda no dejar de hacer la maniobra de Sellick para evitar una posible regurgitación. Para todo ello se requiere un segundo anestesiólogo o un profesional experto.
En el segundo intento de intubación hay que mejorar todas las condiciones posibles para hacer una laringoscopia óptima:
- Colocación de la paciente con el tronco ligeramente elevado, y alinear los ejes con la posición de olfateo con la ayuda de un cojín.
- La utilización de una guía maleable está indicada ya en el primer intento ya que se trata de una intubación de secuencia rápida, ahora se puede intentar con una guía larga tipo Frova o Eschman para guiar la intubación.
- Si no se ha hecho previamente, se debe utilizar laringoscopio de mango corto con la pala más adecuada. Este mango corto permite una más fácil colocación del laringoscopio al no tener el impedimento de la zona pectoral, generalmente aumentada de tamaño en la embarazada.
Si no se consigue intubar: – Ventilación con mascarilla y oxigenación correctas………………. PLAN B – Ventilación con mascarilla difícil o si empeora la oxigenación………PLAN C
PLAN B:
La ventilación manual con mascarilla facial es correcta y en principio la finalidad del plan de actuación sigue siendo la intubación traqueal. En estas pacientes, hay que mantener la maniobra de Sellick hasta que la vía aérea esté asegurada y sellada así como una correcta oxigenación mediante la ventilación con mascarilla facial después de cada intento. Las estrategias a seguir dependerán también del grado de Urgencia o Distress fetal. Sólo ante la presencia de otro anestesiólogo muy experto, se puede plantear un intento adicional de intubación con laringoscopia directa en condiciones óptimas, en caso contrario debemos optar por una técnica de intubación alternativa a la laringoscopia convencional, teniendo en cuenta que la técnica con más probabilidad de éxito será aquella con la que se tenga más habilidad y práctica:
- Intubación oral con fibrobroncoscopio a través de una mascarilla facial diafragmada para mantener la ventilación manual durante el intento de intubación.
- Intubación a través de ML Fastrach® con tubo anillado para minimizar la lesión de las estructuras glóticas. Esta ML está diseñada para VAD por su fácil colocación y permite con facilidad intubar a su través, por lo que autores como Gersten consideran que es una buena opción ante una inducción rápida con VAD en la embarazada. Añez et al, recomiendan en pacientes con estómago lleno realizar la IOT a través de la ML Fastrach® con fibrobroncoscopio ya que sino cada intento de comprobación, como requiere insuflación, si está en estómago favorece la regurgitación.
- Otros laringoscopios: el de elección sería el Mc Coy, ya que permite levantar la epiglotis sólo con la punta de la pala, no requiere mantener una presión importante sobre mucosa faríngea potencialmente edematosa y disminuye la respuesta refleja a la intubación. En caso de experiencia aquí nuevamente el videolaringoscopio tendría un papel importante como alternativa a la laringoscopia convencional.
Ante una situación de emergencia con distress fetal y tras 2 intentos de intubación fallidos, aunque la ventilación con mascarilla facial sea correcta, de elección sería colocar un dispositivo supraglótico con canal de salida esofágica y realizar la cesárea. La ML se ha utilizado extensamente en pacientes en ventilación espontánea sin riesgo de aspiración gástrica. El uso de la ML como alternativa de ITD en obstetricia, inicialmente fue muy discutido, sin embargo, ya hay trabajos con series importantes de embarazadas en que se utilizó la ML para control de la VA en la cesárea programada.
Los dispositivos supraglóticos de elección serán aquellos que tenga un canal de salida esofágica (Mascarilla laríngea Supreme®, Mascarilla laríngea Proseal®, I-gel®) ya que están diseñados para asegurar mejor la vía aérea de la posible regurgitación, situación de mayor incidencia en estas pacientes, permitiendo sin intubación, realizar la cesárea minimizando el riesgo. Así pues, deben estar en todos los carros de intubación difícil en área obstétrica. En la colocación de estos dispositivos es importante hacerlo en todos los casos con la sonda nasogástrica ya colocada a través del canal esofágico.
Está descrito, en cesárea urgente con intubación esofágica tras varios intentos de intubación traqueal fallida, dejar el tubo en esófago con neumotaponamiento, aspiración del contenido gástrico, y seguir el mantenimiento de la anestesia con ventilación espontánea con mascarilla facial sin ser necesaria ya la presión cricoidea.
Sólo en caso de cesárea no urgente sin distress fetal, nos podemos plantear despertar a la paciente y realizar la intubación oral con fibrobroncocopio en ventilación espontánea o revalorar la anestesia regional. Pero si la ventilación con mascarilla facial empieza ser dificultosa, hay que pasar al plan C.
PLAN C:
Ante una intubación traqueal imposible y ventilación con mascarilla facial inadecuada, debe colocarse el dispositivo supraglótico manteniendo la presión cricoidea (para evitar regurgitación) antes que realizar la cricotomía. Nuevamente, el dispositivo supraglótico de elección será el que tenga canal de salida esofágica, ya que se coloca con una sola maniobra, y permite ante la urgencia o distress fetal realizar la cesárea minimizando los riesgos de regurgitación y aspiración pasando una sonda de aspiración por el canal gástrico del dispositivo supraglótico.
Así mismo se debe mantener la maniobra de Sellick hasta el vaciado gástrico por la sonda de aspiración o hasta la extracción fetal, ya que entonces los mecanismos de regurgitación por el efecto mecánico del útero grávido sobre el diafragma disminuyen. Si la ventilación se controla adecuadamente con una ML Fastrach®, se puede intentar en una segunda maniobra, intubar a su través directamente o mediante la ayuda de un fibrobroncoscopio. Al igual que en el plan B, una vez controlada la ventilación, sólo en caso de cesárea no urgente sin distress fetal, nos podemos plantear despertar a la paciente y realizar la intubación oral con fibrobroncocopio en ventilación espontánea o revalorar la anestesia regional. Cuando la ventilación es inadecuada, la vía aérea es urgente y debemos pasar al plan D.
PLAN D:
Ante la imposibilidad de ventilar e intubar con las técnicas anteriores, la prioridad es conseguir una ventilación suficiente para recuperar y mantener la oxigenación: Los dispositivos supraglóticos de rescate (el tubo laríngeo con salida esofágica (LTS) y el combitube) son el método de elección. Ambos se colocan a ciegas pero el tubo laríngeo es más pequeño, queda sólo unos 3 cm. introducido en esófago que queda sellado con neumotaponamiento y permite la colocación de una sonda de aspiración gástrica. En estas pacientes con mucosa tan friable el tubo laríngeo sería una primera elección antes que el combitube. Sin embargo, la elección del dispositivo depende de la experiencia de su uso y la disponibilidad.
Si no se ha conseguido el control de la vía aérea con un dispositivo supraglótico la situación es de emergencia, ya que la necesidad de una vía aérea invasiva como la cricotirotomía en estas pacientes es de alto riesgo debido a que la membrana es de más difícil acceso y la posibilidad de regurgitación ante tanta manipulación se ve muy aumentada.
En cesárea emergente con vía aérea no asegurada, hay que considerar la posibilidad de extracción del neonato y luego asegurar la vía aérea.
Os dejamos el artículo del algoritmo de manejo de Vía Aérea publicado de la paciente obstetrica publicado en la web de la SCARTD (www.scartd.org).algoritmo_manejo vad_obstetricia SCARTD (SEVA)